無痛分娩を受けられる方へ
硬膜外麻酔による無痛分娩について
計画分娩での「硬膜外無痛分娩」という方法を選ぶことができます。
この「無痛分娩」は、痛みを“和らげる”ことのできる分娩方法です。
無痛分娩で痛みを和らげる仕組み
陣痛や分娩時の痛みは腰から下の脊髄神経を通って、脳へ伝わります
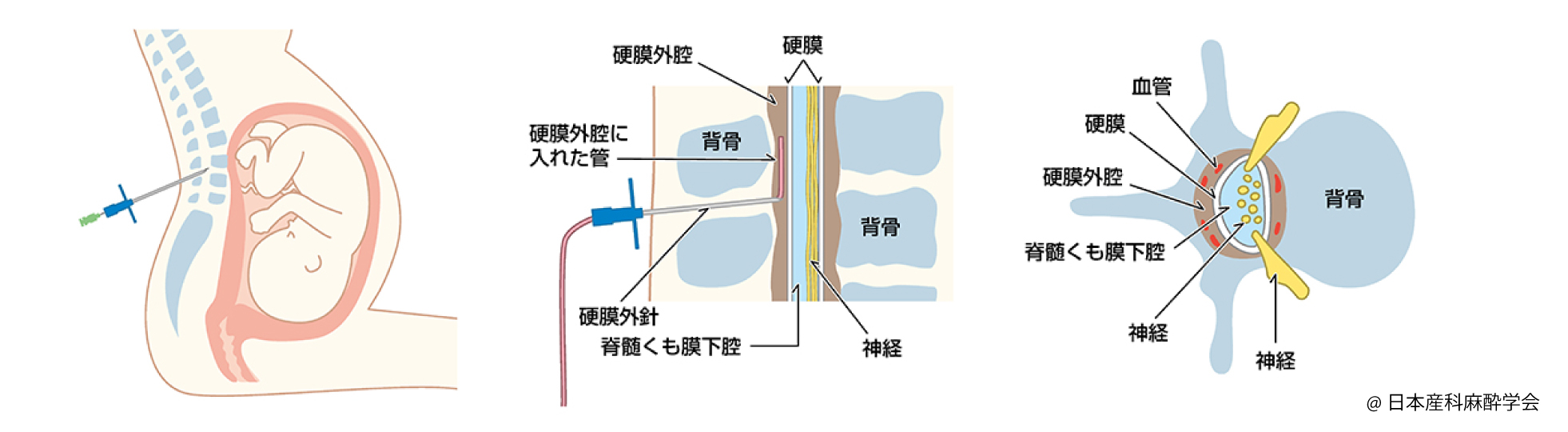
背骨のところにある硬膜外腔という場所に細くてやわらかいカテーテルを入れ薬剤を注入して痛みをとる方法です
- お産の痛みの伝わり方
-
- 子宮が収縮したり、子宮出口や膣が引き伸ばされたりすると、その刺激は神経(黄色く描かれた線)を介して脊髄に伝わります。その後脊髄を上って脳にいたり、「痛み」として感じられます。
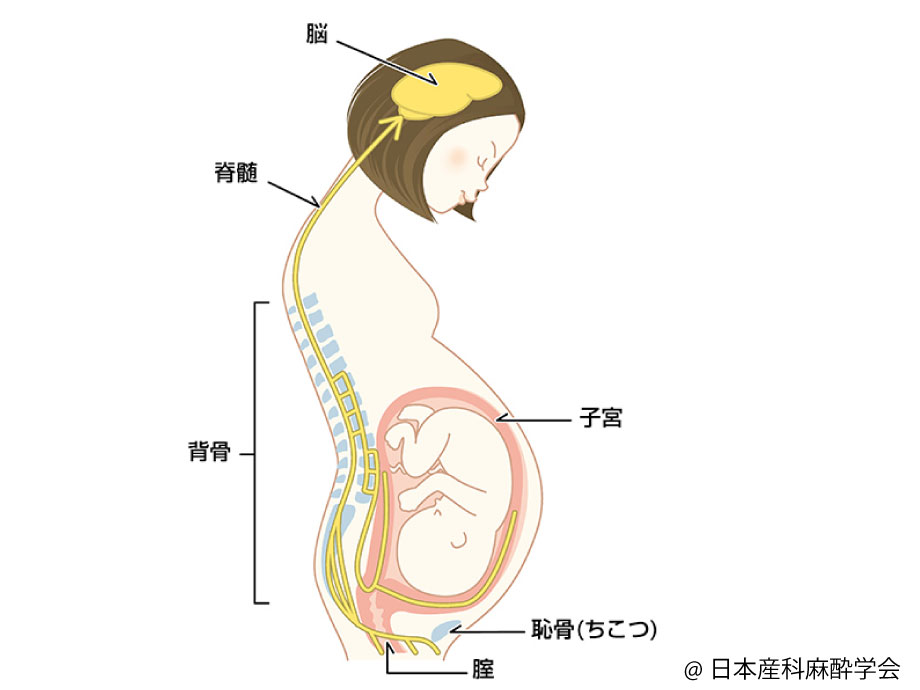
- お母さんの体を左図に示します(横向き)
- 背中の針の付近を拡大したものが図中央です
- 右図は背骨の横断面図です
- 硬膜外麻酔では硬膜外針が硬膜外腔に細いカテーテルを入れます(図中央)
- カテーテルが入ったら針を抜き、カテーテルのみが体の中に残り、そのカテーテルから薬の注入を始めます
当院がおこなう無痛分娩について
当院の無痛分娩(和痛分娩)は、計画出産(日を決めて陣痛を起こす出産)が原則となります。
計画出産では、当日の入院、または頸管熟化が不十分な場合は必要に応じて前日に入院していただき前処置(頸管拡張:ラミナリア挿入など)を行います。なかには、この処置だけでお産が進行することもありますが、陣痛誘発剤が必要になることや、本格的な陣痛が来るまでに数日かかることがあります。
計画出産の具体的な方法や入院の日程等、医師よりご説明します。
※自然陣発時も出来る限り対応しますが、その時の体制で対応が困難な時も稀にあります。
硬膜外麻酔分娩の利点
- 副交感神経が優位になるため、産道が広がりやすい
- 子宮の筋肉の緊張を和らげ、赤ちゃんに十分な酸素が供給される
- 陣痛の痛みからくる血圧の上昇を防ぐ
起こりうる問題点
- 血圧の低下
- 頭痛
- 発熱
- かゆみ
- 機械的分娩の可能性が高まる(吸引分娩/鉗子分娩)
- 腰痛・下肢の神経障害や異常知覚
- 排尿障害
- 局所麻酔薬の血管内誤注入による局所麻酔中毒・痙攣
- 局所麻酔薬のくも膜下誤注入による広範囲な麻酔効果
- 硬膜外血腫・硬膜外腫瘍
費用について
無痛分娩の費用については、分娩料金に加えて無痛分娩費用:10万円が必要となります。
硬膜外麻酔のカテーテルを留置する処置をした時点で発生します。
当院での無痛分娩は基本計画分娩ですが、夜間・休日に陣痛発来などがあり夜間・休日に対応が必要になった場合、追加の費用を頂いております。もし無痛分娩時に緊急帝王切開術が必要になった場合は、無痛分娩費用は減額になります。
当院で硬膜外麻酔を受けて頂けない方
- 妊娠中BMI30以上(BMI計算:体重kg/(身長m×身長m)
例)身長160cm体重60kgの方:60/(1.6×1.6)=24.3 - 血小板数減少など医師が何らかの理由で硬膜麻酔が困難と判断した場合
無痛分娩数の制限について
希望者が多くなってきているため、無痛分娩数の制限をさせていただく事になりました。
入院当日の流れ
- 当日入院の場合、来院前に入浴またはシャワーをお済ませください
- 3階病棟に直接お越しください
- 病棟オリエンテーションの後、病室にご案内します
- 胎児心拍陣痛モニターにて赤ちゃんの状態を確認します
前日入院の場合
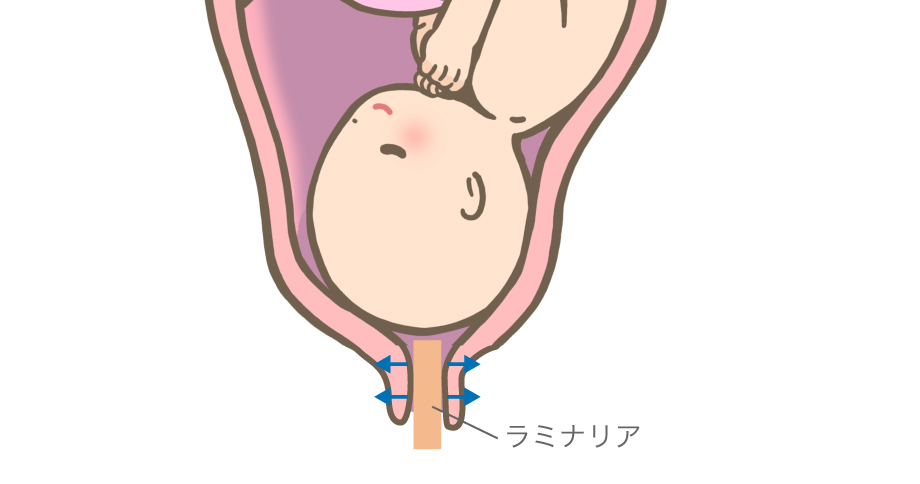
- 入院の後、子宮口の開大度や熟化の状態によって、頸管内にラミナリアを入れて、頸管の熟化を促す処置があります。
※ラミナリア挿入後、胎児心拍陣痛モニタリングを持続で行うことがあります
ラミナリアは、海草の根を削り、
硬膜外麻酔分娩の実際
入院後(前日入院の場合は翌日の朝)より、お母さんと赤ちゃんの健康状態を確認し、胎児心拍陣痛モニターを確認後、硬膜外麻酔のカテーテル留置となります。
その後、点滴から陣痛促進剤を子宮の収縮と赤ちゃんの状態を見ながらガイドラインで決められた投与法で使用します。
※お産の進行がみられない場合は、一旦中断し、翌日に仕切り直しとなります
カテーテル留置の流れ
②生体監視モニターを装着し、血圧・脈拍・呼吸の管理を行います。
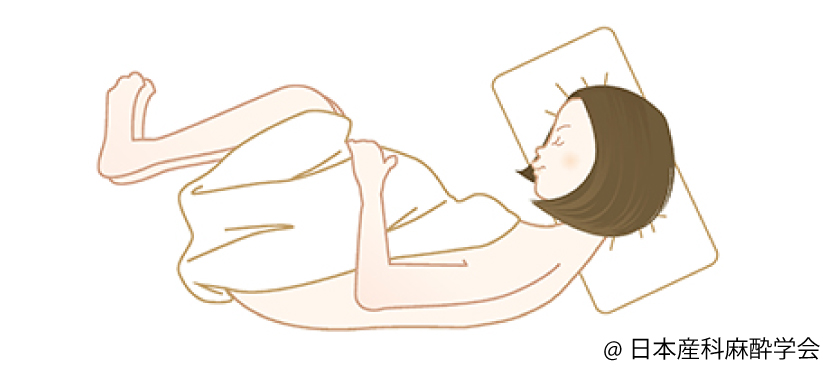
③硬膜外カテーテルを背中の腰のあたりから挿入します。横向きに寝た姿勢で背を丸めていただき、背骨の間が広くあくようにします。
自分のあごを胸に、膝をお腹につけるようにして、お腹を引っ込めるイメージです。
そうすることで背骨の間からカテーテルを入れやすくします。
※カテーテルを挿入する時は、滅菌された物品を使用し、背中を広く消毒して細菌などが体内に入らないようにしています。
感染予防のため、処置中はマスクを着用します
④留置されたカテーテルは背中にテープで貼り付け、先端を肩口から出して固定をします。
⑤カテーテル留置後は、胎児心拍陣痛モニターにて赤ちゃんが元気であることを確認します。
麻酔を始める時期
可能な限りお母さんの希望を尊重し、麻酔を始める時期を医師と相談しながら決めていきます。
始める目安は・・・
- 規則正しい陣痛が始まった頃
- 有効な陣痛となり、お産の進行がみられた頃
- 痛みが強くなり、お母さんの希望があった頃

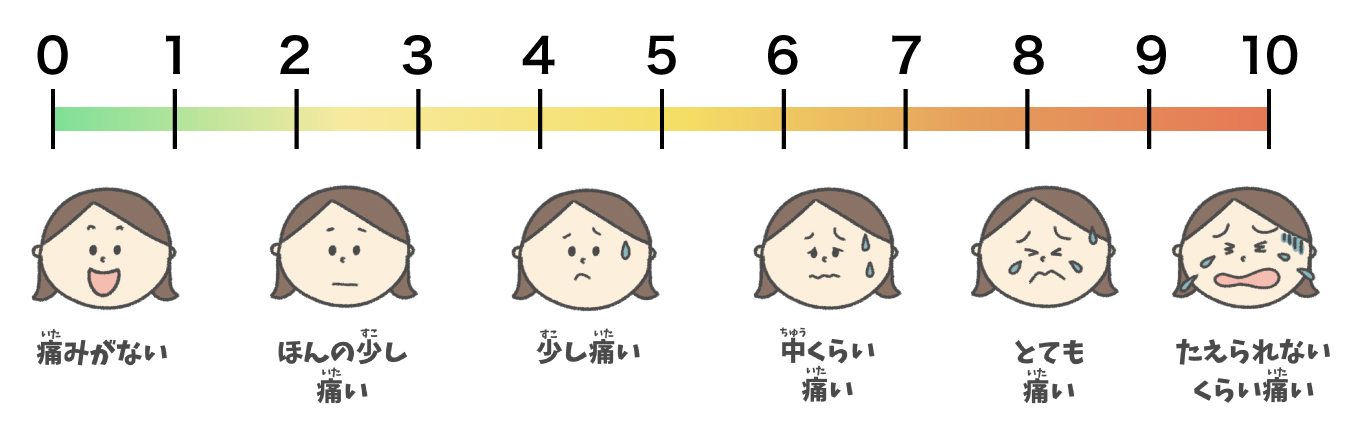
痛みの度合の表し方
痛みの感じ方は人それぞれで、無痛分娩での鎮痛レベルの希望も違います。
硬膜外麻酔分娩中の過ごし方
- ベッド上で自由に過ごしてください。
- お母さんには血圧や心電図などの生体監視モニター、胎児心拍陣痛モニターを常に装着して過ごしていただきます。
- 麻酔開始直後は頻回に、その後も基本的には30分おきにお母さんの血圧を測らせていただきます。
- 定期的に麻酔範囲の確認や内診の診察をします。
- ご家族の立ち会いも可能です(パートナーまたはお母様のどちらかおひとり)。
制限事項
- 誤嚥性肺炎の危険性を減らすため、原則として麻酔開始後は飲水(水、お茶、スポーツドリンク)のみで食事が禁止となります。
- 麻酔による運動神経麻痺で転倒のリスクがあるため、麻酔開始後はベッド上安静となります。
- 歩行はできませんので、トイレはベッド上で尿道に細い管を入れて導尿を行います。

無痛分娩データ(2024年3月~2025年5月)
- 無痛分娩対応 212人 年齢 平均31.8歳(21歳〜44歳)
分娩週数 平均38週5日(36~41週)
■無痛分娩⇒経膣分娩208人/212人(誘発分娩施行195人 陣痛発来時に対応17人)
・誘発分娩195人:分娩誘発行なった日数:1日192人 2日3人
・初産婦110人:分娩時間 平均6時間29分(1時間19分〜20時間56分)
・経産婦98人:分娩時間 平均4時間9分(56分〜16時間20分)
■無痛分娩⇒緊急帝王切開4件/212件
帝王切開率1.89% 4件とも初産婦 分娩停止3件 胎児遷延一過性徐脈1件
麻酔対応は全例釣谷院長 - 硬膜外チュービング困難症例 0件
- 硬膜外麻酔による重篤な合併症 0件
- 当院での誘発分娩では産婦人科診療ガイドライン上の子宮収縮剤使用法を厳守しており、NICE guide line, Intrapartum careでのactive managementを行っていますが、ACOG Clinical Practice guide line, First and second stage labor management上active managementでのリスクの可能性があると示唆されている感染率上昇なども認めていません。
- 開示すべき無痛分娩施設情報について
・無痛分娩施設情報一覧(PDF)
・当院での硬膜外麻酔(無痛分娩)同意書(PDF)

